Ictericia neonatal
Fisiopatologia
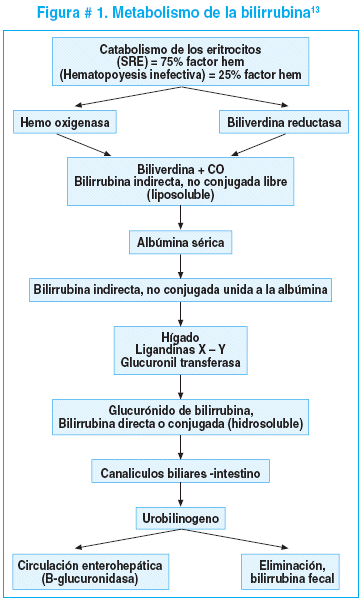
El recién nacido en general tiene una predisposición a la producción excesiva de bilirrubina debido a que posee un número mayor de glóbulos rojos cuyo tiempo de vida promedio es menor que en otras edades y muchos de ellos ya están envejecidos y en proceso de destrucción; además que el sistema enzimático del hígado es insuficiente para la captación y conjugación adecuadas. La ingesta oral está disminuida los primeros días, existe una disminución de la flora y de la motilidad intestinal con el consecuente incremento de la circulación entero-hepática. Finalmente, al nacimiento el neonato está expuesto a diferentes traumas que resultan en hematomas o sangrados que aumentan la formación de bilirrubina y además ya no existe la dependencia fetal de la placenta
Presentación Clínica
La bilirrubina es visible con niveles séricos superiores a 4-5
mg/dL. Es necesario evaluar la ictericia neonatal con el niño completamente
desnudo y en un ambiente bien iluminado, es difícil reconocerla en neonatos de
piel oscura, por lo que se recomienda presionar la superficie cutánea.
Con relación a los niveles de bilirrubina y su interpretación
visual errada, es común que se aprecie menor ictericia clínica en casos de piel
oscura, policitemia, ictericia precoz y neonatos sometidos a fototerapia y que
se aprecie más en casos de ictericia tardía, anemia, piel clara, ambiente poco
iluminado y prematuros.
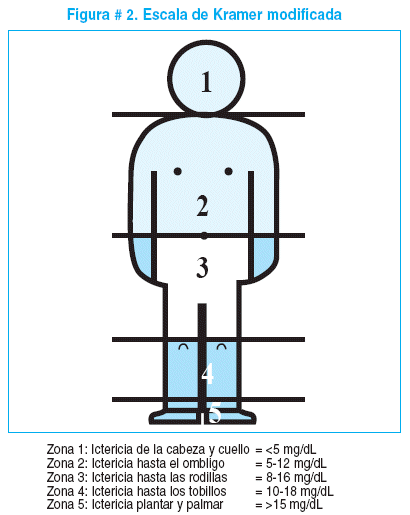
La ictericia neonatal progresa en sentido céfalo-caudal y se
puede estimar en forma aproximada y práctica aunque no siempre exacta, los
niveles de séricos de bilirrubina según las zonas corporales comprometidas
siguiendo la escala de Kramer
Existen dos patrones clínicos de presentación de la ictericia
neonatal, sin considerar la etiología y como base para el
manejo:
| 1. |
Hiperbilirrubinemia severa
temprana, generalmente asociada a una producción incrementada por problemas
hemolíticos y presente antes de las 72 horas de vida. Los niveles séricos de bilirrubina
se encuentran por encima del percentilo 75 en el nomograma horario y representan
un alto riesgo para el recién nacido.
|
| 2. |
Hiperbilirrubinemia severa
tardía, generalmente asociada a una eliminación disminuida, que puede o no
asociarse a incremento de su producción y presente luego de las 72 horas de
vida. Generalmente se debe a problemas de lactancia o leche materna,
estreñimiento, mayor circulación entero hepática, etc. El cribado de bilirrubina
al alta la reconoce y de acuerdo a sus percentilos en el nomograma horario se
instituye el manejo correspondiente.
|
Ictericia
patológica
A
diferencia de la ictericia transitoria fisiológica, la patológica necesita una
evaluación y seguimiento para tomar las medidas necesarias y evitar su
incremento y probable neurotoxicidad. Se acepta como hiperbilirrubinemia
patológica, cuando se comprueban los siguientes parámetros.
Complicaciones
La
encefalopatía bilirrubínica o toxicidad aguda y el kernicterus o
toxicidad crónica se usan actualmente en forma intercambiable y se deben a la
deposición de bilirrubina no conjugada en el cerebro. Cuando la cantidad de
bilirrubina libre no conjugada sobrepasa la capacidad de unión de la albúmina,
cruza la barrera hematoencefálica y cuando ésta, está dañada, complejos de
bilirrubina unida a la albúmina también pasan libremente al cerebro. La
concentración exacta de bilirrubina asociada con la encefalopatía bilirrubínica
en el neonato a término saludable es impredecible.
A
cualquier edad, cualquier neonato ictérico con cualquier signo neurológico
sospechoso de encefalopatía bilirrubínica debe asumirse que tiene
hiperbilirrubinemia severa o al contrario, cualquier recién nacido con
hiperbilirrubinemia severa debe considerarse sospechoso de encefalopatía
bilirrubínica hasta que se demuestre lo contrario.
Existe una reemergencia de
kernicterus en países donde virtualmente había desaparecido, fenómeno
debido principalmente al alta temprana de los neonatos sin asegurar seguimiento
apropiado ni dar información adecuada a los padres.
Causas de hiperbilirrubinemia neonatal
La
hiperbilirrubinemia neonatal se debe a múltiples causas y se la puede clasificar
en tres grupos de acuerdo al mecanismo causante: producción incrementada,
disminución de la captación y conjugación y disminución o dificultad en su
eliminación.
Manejo
El
manejo correcto de la hiperbilirrubinemia se basa en el reconocimiento de
factores de riesgo y/o en los niveles de bilirrubina sérica total específica
para la edad post natal del neonato.
Factores de riesgo. El
desarrollo de hiperbilirrubinemia severa depende de factores de riesgo mayores y
menores que se deben investigar en todo recién nacido, puesto que la presencia
de éstos alerta al médico a la probabilidad de que el neonato desarrolle
ictericia severa. Mencionamos los más importantes. Cuadro # 8.
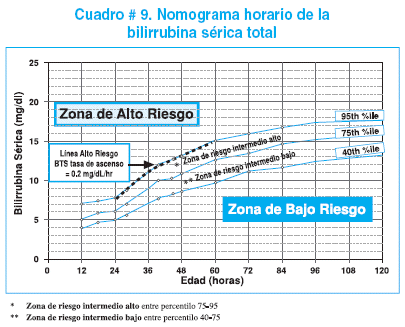
Bilirrubina sérica total horaria
Es la determinación del nivel de bilirrubina y su relación con
la edad en horas del recién nacido saludable, con una edad gestacional mayor a
las 35 semanas y peso superior a los 2000 g, sin evidencia de hemólisis u otra
enfermedad grave. El nomograma permite predecir la severidad de la
hiperbilirrubinemia con bastante precisión. Consta de tres zonas: de alto
riesgo, de riesgo intermedio y de bajo riesgo y de acuerdo a estas zonas se guía
el manejo.
La meta principal del nomograma es la de ayudar en forma
rápida, exacta y sencilla, identificar aquellos que desarrollaran
hiperbilirrubinemia severa y tomar las previsiones respectivas. Algunos autores
la consideran como la manera más exacta de evaluar la hiperbilirrubinemia
neonatal, inclusive recomiendan determinarla en forma rutinaria en todos los
recién nacidos antes del alta, sobre todo aquellos que son externados antes de
la 24 horas de vida.
Prevención de la hiperbilirrubinemia severa
La Academia Americana de Pediatría el año 2004, publica
recomendaciones para evitar la hiperbilirrubinemia severa y sus consecuencias
neurotóxicas y disminuir un daño no intencionado. Estas recomendaciones las
enunciamos en
Tratamiento de la Hiperbilirrubinemia neo-natal
El objetivo principal y de mayor importancia en el tratamiento
de la ictericia neonatal es evitar la neurotoxicidad, la disfunción neurológica
aguda que induce y su consecuencia neurológica tardía, el kernicterus. El
recién nacido pretérmino es el más susceptible, pero cada vez hay más informe de
kernicterus en recién nacidos a término o casi término. Todavía existe
confusión acerca de los niveles de bilirrubina que producen el daño neurológico.
Los
siguientes niveles de bilirrubina sérica total (BST) deben tenerse en cuenta y
aplicar el manejo respectivo, además de conocer su incidencia.
Actualmente se sugiere encarar en
forma más racional y dinámica el manejo de la ictericia neonatal, evaluando el
equilibrio de la producción / eliminación, mediante la determinación del CO en
el aire espirado (producción) y la evaluación del nomograma horario de
bilirrubina (eliminación), éste último, parámetro es el más utilizado y efectivo
y no así el primero.
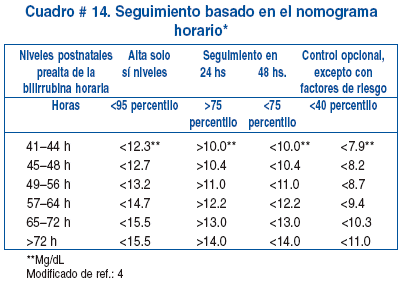
Debido al alta hospitalaria
temprana, es necesario un seguimiento universal y cercano de todos los bebés.
Algunos autores recomiendan encarar el problema de forma protocolizada,
utilizando el cribado de bilirrubina antes del alta, la velocidad de incremento
de la bilirrubina, el tratamiento efectivo para disminuir el exceso de
bilirrubina y la evaluación y documentación de signos sugestivos de
encefalopatía inducida por la bilirrubina. Este manejo se basa en la evaluación
de los niveles y percentilos de la bilirrubina antes del alta y ayudan a estimar
el desarrollo de hiperbilirrubinemia severa.
Como
principio general es importante mantener una hidratación adecuada, ya sea
incrementando y estimulando la alimentación oral y/o canalizando una vena que
permita la administración de fluidos. Los principales tratamientos comprenden a
la luminoterapia, tratamiento farmacológico y el recambio sanguíneo.
Luminoterapia
Desde
1958 se viene utilizando la luminoterapia o fototerapia convencional e
intensiva, utilizando la luz blanca o la azul fluorescentes con excelentes
resultados. Su efecto es local, actuando sobre la bilirrubina circulante a
través de los capilares cutáneos, transformándola en isómeros no tóxicos
(lumirrubina) e hidrosolubles.
Existe una relación directa entre
la intensidad de la luz, la superficie expuesta de la piel y su efecto
terapéutico. Es importante cambiar de posición al paciente y tener la mayor
superficie corporal desnuda expuesta a los efectos de la luminoterapia, con
excepción de los ojos que deben estar cubiertos, para evitar posibles daños
retinianos.
La
luminoterapia se utiliza en forma continua, aunque la forma intermitente es
también efectiva. De esta manera no limitamos el tiempo de contacto del niño con
su madre y mantenemos la lactancia materna exclusiva a libre demanda. La dosis
lumínica útil está entre 6-9 mw/cm2/ nm, en la longitud de onda entre
420-500 nm.
Generalmente se utiliza la luz
blanca o la luz azul con un mínimo de seis de tubos. La distancia
pacienteluminoterapia aconsejada es de 20-30 cm, con una protección plástica
(plexiglas) para evitar la irradiación infrarroja y los accidentes
casuales. La vida media de los tubos de luz es de aproximadamente 2000 h u 80
días de uso continuo Se recomienda verificar con cada productor de tubos, su
tiempo de vida útil y no caer en la”focoterapia” o luminoterapia inefectiva por
el uso de tubos viejos sin actividad terapéutica.
La
luminoterapia es el método mayormente utilizado para el tratamiento y profilaxis
de la ictericia neonatal indirecta. Disminuye los niveles de bilirrubinemia
independientemente de la madurez del neonato, la presencia o no de hemólisis o
el grado de ictericia cutánea y disminuye la necesidad de recambio sanguíneo. La
efectividad de la luminoterapia guarda una relación directa con los niveles de
bilirrubina sérica, a mayores niveles mayor efectividad

tomado de:
Revista de la Sociedad
Boliviana de Pediatría
Print ISSN 1024-0675
Hiperbilirrubinemia neonatal
Neonatal
hyperbilirubinemia
Ac. Dr. Eduardo Mazzi Gonzales de
Prada*
| * | Profesor de
Pediatría. Facultad de Medicina. UMSA Jefe. Servicio de Hospitalización Médica.
Hospital del Niño “Ovidio Aliaga Uría “. La Paz Teléfonos: 24030350-2246151, correo electrónico: doctormazzi@yahoo.com Dirección: Casilla de correo 4076. La Paz |








No hay comentarios:
Publicar un comentario